- Jeg har valgt følgende oppdrag / situasjon / case; (beskriv gjerne som melding fra AMK)
Pasient med dyspne og brystsmerter
- Beskrivelse av hvordan jeg utførte oppdraget / situasjonen / casen
Hva gjorde jeg?, Hvorfor gjorde jeg det jeg gjorde
Vi var på vei tilbake til stasjonen etter å ha levert fra oss en pasient på Kalnes, da vi fikk ett oppkall av AMK om en rød tur. En pasient med pustevansker og brystsmerter. Da vi kom frem til pasienten, lå h*n i senga og kjempet for å få oksygen. Lokal lege var tilstede og hadde begynt behandling med medisiner. Når vi kom fram begynte veilederen min og snakket med pasienten og gjorde primærundersøkelsen mens jeg og den andre ambulansearbeideren fant fram utstyret, og gjorde klart båren. Veilederen gjorde klart stetoskopet og begynte å lytte på de fire punktene på brystet mens jeg tok på SpO2. Pasienten hadde lav SpO2. Pasienten hadde ikke kjent KOLS så vi valgte å putte på nesegrime og gi 3 liter oksygen. Vi satt deretter på EKG og vi sendte inn hjerterytmen til Kardiologen. Mens vi sendte inn EKGet fikk jeg lov til å ta en ny primær på pasienten og jeg tok også sekunderundersøkelsen.
- Hva sier teorien?
Det som er hensikten med primærundersøkelsen er for å raskt avdekke om pasienten er kritisk eller ikke kritisk. Er pasienten er pasienten ikke kritisk, kan man ta seg bedre tid til å undersøke pasienten på stedet. Det er også viktig for AMK å vite om pasienten er kritisk eller ikke kritisk.
Sekunderundersøkelsen er en litt mer grundig undersøke av pasienten. Her prøver man å finne ut av pasientens tidligere sykehistorie, allergier, medisiner osv.
A: (air) A handler om å sjekke om pasienten har frie luftveier. Hvis pasienten er våken ville jeg som oftest se om pasienten puster siden man hilser på pasienten. Dersom pasienten ikke er våken må jeg etablere frie luftveier. For å etablere frie luftveier kan man ta to fingre under haken, plassere håndflaten på pasientens panne og bøye hodet forsiktig bakover.
Deretter må man se om pasienten har noen fremmedlegemer i munnen som kan forhindre fire luftveier.
B: (breath) Under B sjekker man om pasienten puster jevnlig og i et vanlig tempo, og sjekk etter ulyder i pusting til pasienten. For å passe på at man har en god overgang mellom A og B, så føre men hendene fra hodet og ned langs nakken og fører hendene ned mot brystkassen. Under B så klemmer man på brystkassen for å se etter krepitasjon, under hele undersøkelsen er det også viktig å se på hanskene for å se etter blod. Etter men er ferdig med å sjekke etter krepitasjon, legger hendene på begge sider av brystkassen og ber pasienten puste godt inn for å se om det er sidelikhet når pasienten puster, og for å sjekke om pasienten har smerter i brystet. Man sjekker også om dybden er god nok, er pusten rask, langsom eller normal? Under B sjekker man også om pasienten er cyanotisk. Det ser man ved å se om leppene eller fingertuppene er blå.
C: (circulation) Under C sjekker man sirkulasjonen (blodsirkulasjonen), Da sjekker man om personen er i sjokk og sjekk pulsen både ved håndleddet og ved halsen. Man også viktig å sjekke hudfarge og hud temperatur. synlige og ikke synlige blødninger og sår. For å finne ut om pasienten har en indreblødning klemmer man på pasientens mage. Er den hard? Hvis den er det, så tyder det på en indre blødning i magen. Deretter stryker man nedover langs pasientens lår og klemmer forsiktig. Hvis det også er hardt der, så tyder det også på en indre blødning i låret.
Man må også sjekke kapillærfylningen. Dette gjør man ved å klemme på pasienten panne med fingeren, man klemmer til det blir hvitt også slipper man, det vil da ta omtrent 2 sekunder før det blir normalt igjen. Tar det lengre tid vil det tyde på at det er for dårlig blodsirkulasjon. Man sjekker også pasientens puls. Er den rask, langsom eller normal?
D: (disabilty) Under D sjekker man om sentralnervesystemet funksjon og at det er i orden, og bevissthetsnivå nivået til pasienten. (Vekkbarheten) til pasienten. På punkt D er det der man sjekker pupillene til pasienten. Under D skjekker man vekkbarheten til pasienten, altså hvor bevist pasienten er. Det gjøres med en AVPU undersøkelse;
A – Alert: Om pasienten er våken og orientert
V – Verbal: Om pasienten reagerer på tiltale
P – Pain: Om pasienten reagerer på smertestimulering.
U – Unresponsive: At pasienten ikke reagerer verken på tiltale/smertestimulering.
E: (exposure, envierment) sjekk om det er trusler mot vitale kroppsfunksjoner i hnhold til kulde og eller varme. Eventuelt nedkjøling eller oppvarming.
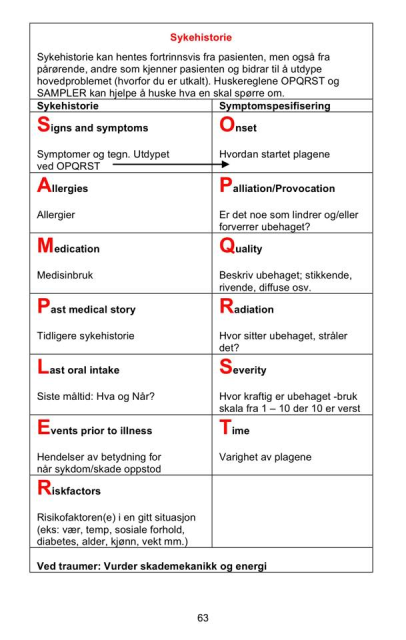
Sekunderundersøkelsen er en mer grundig undersøkelse av pasienten hvor man undersøker pasienten fra topp til tå (man tar en top til tå undersøkelse). Her stilles det også en del spørsmål for å finne ut mer om pasientens tidligere sykehistorie, allergier og annen nyttig informasjon som er nyttig for behandlingen til pasienten.
Her sjekker man også etter feilstillinger, ødemer, blod, kuttskader osv.
Det første man gjør når man har fått pasienten i bilen er å sette på SPO2 måleren, blodtrykksmansjetten og eventuelt et EKG, hvis det er nødvendig. Deretter kan man også ta et blodsukker dersom det er nødvendig, måler temperaturen og setter på oksygen hvis pasienten trenger det. Deretter går man over på sekunderundersøkelsen som gjennomføres med å utføre SAMPLE, OPQRST, GCS og Top til tå:
S- Symptomer
A- Allergier
M- Medisiner
P- Past medical history (tidligere sykehistorie)
L- Last meal (siste måltidet pasienten spiste)
E- Event (Hva som skjedde før hendelsen)
O – Onset
P – Palliatio
Q – Quality
R – Radiation
S – Severity
T – Time
Under sekunderundersøkelsen utfører man også Glasgow Coma Scale (GCS) Det er en skala for vurdering av bevissthetsnivået til en pasient. Systemet kan brukes til vurdering av enhver pasient med bevissthetsnedsettelse, men blir mest brukt på pasienter med i sykdommer/traumer i sentralnervesystemet og hodet.
Skalaen består av tre deler hvor øyeåpning, språkfunksjon og motorisk respons vurderes. En dypt bevisstløs pasient vil ha en skår på 3, og en fullstendig våken pasient får en skår på 15.
- Egenvurdering
- Dette kan jeg / mestrer jeg; Jeg føler at jeg klarer og utføre en god primær og sekunderundersøkelsen
- Dette må jeg jobbe videre med; Jeg må bli mer tryggere på å utføre undersøkelsene.